În articolul de astăzi am ales să vorbesc despre boala Crohn, o afecțiune digestivă destul de des întâlnită, mai ales în ultimii ani, care netratată poate avea urmări destul de grave. Dacă și tu te confrunți cu simptome precum: dureri abdominale frecvente, diaree, oboseală, stare generală de rău sau chiar scaune cu sânge, atunci ar fi bine să citești acest articol, îți poate fi de folos.
Corpul tău necesită atenție!
Corpul tău este casa în care trăiești. Această casă necesită în mod regulat o atenție minimă din partea noastră: acoperișul ar putea necesita reparații, sistemul de conducte ar putea fi infundat, podeaua ar putea fi invadata de termite, pereții infiltrați , etc.. Prin analogie, este la fel și pentru corpul nostru fizic: fiecare funcție și activitate a corpului, fie că este diurnă, nocturnă, fizică, mentală , spirituală, depinde de atenția pe care i-o consacrăm.
Iată ce vei afla în continuare citind acest articol:
- Cum funcționează sistemul meu digestiv?
- Ce este boala Crohn?
- Cum recunoaștem semnele bolii Crohn?
- Boala Crohn vs. colita ulcerativă
- Care sunt cauzele bolii Crohn?
- Cum evoluează boala Crohn? Posibile complicații
- Cum împiedicam agravarea și recidiva? Alimente care pot agrava boala
- Tratamentul pentru boala Crohn
- Medicamente pentru boala Crohn
- Remedii naturale pentru boala Crohn
- Regimul alimentar în boala Crohn
- Dieta săracă în FODMAP
- Mintea și intestinul

Cum funcționează sistemul meu digestiv?
Digestia este un ansamblu de procedee mecanice și biochimice de descompunere a alimentelor ingerate în componente simple , astfel încât organismul să absoarbă doar ceea ce are nevoie : aminoacizi din proteine, glucide cu moleculă mică, acizi graşi, săruri minerale, vitamine şi alţi compuşi . Sistemul digestiv include tractul gastro-intestinal, care este alcătuit dintr-o multitudine de organe conectate între ele sub forma unui tub lung care leagă gura de anus. Când mestecați și înghițiți mâncarea, aceasta ajunge la stomac. Mâncarea digerată se deplasează apoi către intestinul subțire, care transferă substanțele nutritive în sânge și transportă restul către intestinul gros, care absoarbe apa și transformă deșeurile în scaun. În cele din urmă, scaunul este eliminat din corp prin rect și apoi prin anus.
Termenul „sănătate intestinală” a câștigat popularitate în rândul cercetătorilor și practicienilor, precum și pe rețelele de socializare. Din punct de vedere științific, totuși, rămâne dificil de definit, dar și de măsurat.
A avea o sănătate „bună” a intestinului înseamnă că optimizăm intestinul pe care ni l-a dat natura.
Așa cum a spus Hipocrate în urmă cu peste două milenii: „Toate bolile încep în intestine”
Boala Crohn este una dintre cele două boli cronice inflamatorii intestinale (IBD), împreună cu colita ulcerativă.
Ce este boala Crohn?
Boala Crohn este o boală cronică inflamatorie a sistemului digestiv (intestinul gros), care progresează prin pusee și faze de remisie. Se caracterizează în principal prin crize de durere abdominală și diaree, care pot dura câteva săptămâni sau câteva luni. Oboseala, pierderea în greutate și chiar subnutriția pot apărea dacă nu se intreprinde nici un tratament, iar în unele cazuri, simptomele non-digestive, care afectează pielea, articulațiile sau ochii, pot fi asociate cu boala Crohn.
Cum recunoaștem semnele bolii Crohn?
În boala Crohn, inflamația poate afecta orice parte a tractului digestiv, de la gură la anus,dar cel mai adesea, se așează la joncțiunea intestinului subțire și a colonului (intestinul gros).Simptomele și intensitatea lor variază de la caz la caz.
Principalele simptome ale bolii Crohn:
- Dureri abdominale frecvente și crampe, care se agravează după mese.
- Diaree cronică (durează mai mult de 2 săptămâni).
- Oboseală și stare generală de rău.
- Apetit scăzut și scădere în greutate, chiar și cu o dietă echilibrată.
Alte simptome ale bolii Crohn:
- Sânge în scaun, uneori în cantități mari (sângerare).
- Mucus în scaun. Mucusul este un mucus gros, strâns, cu consistența albușului de ou.
- Greață și vărsături.
- Febră (de la 38°C la 40°C).
- Durere la nivelul articulațiilor.
Boala Crohn vs. colita ulcerativă
Boala Crohn a fost descrisă pentru prima dată în 1932 de către un chirurg american, Dr. Burril B. Crohn. Este similar în multe moduri cu colita ulcerativă, o altă boală inflamatorie intestinală obișnuită. Pentru a le distinge, medicii folosesc criterii diferite. Colita ulcerativă afectează doar un segment al tractului digestiv (= segment delimitat al rectului și colonului). La rândul său, boala Crohn poate afecta alte părți ale tractului digestiv, de la gură la intestine (uneori părăsind zone sănătoase). Uneori nu este posibil să distingem aceste două boli. Condiția este numită apoi „colită nedeterminată”.
Care sunt cauzele bolii Crohn?
Boala Crohn este cauzată de inflamația persistentă a pereților și a straturilor profunde ale tractului digestiv. Această inflamație poate duce la îngroșarea pereților în unele locuri, fisuri și răni în altele. Cauzele inflamației sunt necunoscute și probabil multiple, implicând factori genetici, autoimuni și de mediu.
Factori genetici
Deși boala Crohn nu este o boală complet genetică, anumite gene pot crește șansele de a o avea. În ultimii ani, cercetătorii au descoperit mai multe gene de susceptibilitate, inclusiv gena NOD2 / CARD15, care crește riscul de a dezvolta boala de 4 până la 5 ori. Această genă joacă un rol în sistemul de apărare al corpului. Cu toate acestea, alți factori sunt necesari pentru apariția bolii. La fel ca în multe alte boli, se pare că o predispoziție genetică combinată cu factori de mediu sau de stil de viață declanșează boala.
Factori autoimuni
La fel ca și colita ulcerativă, boala Crohn are caracteristicile unei boli autoimune (= boală în care sistemul imunitar luptă cu propriile celule). Cercetătorii consideră că inflamația tractului digestiv este legată de reacția excesivă a sistemului imunitar de către organism împotriva virușilor sau bacteriilor din intestin.
Factori de mediu
Observăm că incidența bolii Crohn este mai mare în țările industrializate și a tins să crească incepând cu anii 1950. Acest lucru sugerează că factorii de mediu, probabil legați de modul de viață occidental, ar putea avea o influență importantă asupra apariției bolii. Cu toate acestea, nu a fost identificat încă nici un factor specific desi sunt explorate mai multe căi. Expunerea la anumite antibiotice, în special din clasa tetraciclinelor, este un factor de risc potențial. Fumătorii prezintă un risc mai mare de a dezvolta boala. Persoanele prea sedentare sunt mai afectate decât persoanele mai active.
Este posibil, dar nu există dovezi absolute, că o dietă prea bogată în grăsimi nesănătoase, carne și zahăr crește riscul.
Cercetătorii analizează în principal rolul posibil al infecției cu un virus sau bacterii (salmonella, campylobacter) în declanșarea bolii. Pe lângă infecția cu un microb „extern”, ar putea fi implicat și un dezechilibru al florei intestinale (adică bacteriile prezente în mod natural în tractul digestiv ).
Persoanele supuse riscului
Persoanele cu antecedente familiale de boală inflamatorie intestinală (boala Crohn sau colită ulcerativă). Acesta ar fi cazul pentru 10% până la 25% dintre cei afectați.
Unele populații sunt mai expuse riscului decât altele, datorită structurii lor genetice. Comunitatea evreiască (de origine Ashkenazi), de exemplu, se spune că este de 4 până la 5 ori mai afectată de boala Crohn.
Cum evoluează boala Crohn?
Este o boală cronică care este prezentă pe tot parcursul vieții. Cel mai adesea, boala Crohn progresează prin apariția unor pusee intercalate cu perioade de remisie care pot dura câteva luni. Aproximativ 10% până la 20% dintre oameni au remisie de durată după primul focar al bolii. Recurențele (sau atacurile) se succed destul de imprevizibil și variază ca intensitate. Uneori simptomele sunt atât de intense (incapacitatea de a mânca, sângerări, diaree etc.) încât spitalizarea devine necesară.
Boala Crohn poate duce la o varietate de probleme de sănătate. Cu toate acestea, severitatea simptomelor și complicațiilor variază foarte mult de la persoană la persoană.
Posibile complicații
- Formarea țesutului cicatricial datorită inflamației cronice poate provoca obstrucție intestinală. Ulcerele profunde care trec prin mucoasa intestinală pot crea abcese, fistule deschise sau perforații. Fistulele pot determina conectarea anormală a două părți îndepărtate ale intestinului. Fistulele pot conecta, de asemenea, intestinul și vezica urinară sau intestinul și pielea, în special în zona perianală. Deși fistulele din intestinul subțire sunt frecvente, perforațiile sunt rare. Spitalizarea de urgență poate fi necesară pentru a preveni perforarea intestinului.
- Ulcere în căptușeala tractului digestiv.
- Răni în jurul anusului (fistule, fisuri profunde sau abcese cronice).
- Sângerări din tractul digestiv, rare, dar uneori grave.
- Persoanele cu boala Crohn au un risc ușor crescut de a dezvolta cancer de colon, mai ales după câțiva ani de boală și chiar dacă sunt în tratament. Prin urmare, se recomandă efectuarea unui screening precoce și regulat pentru cancerul de colon.
- Megacolonul toxic este o complicație rară care poate apărea atunci când boala Crohn afectează intestinul gros (colon). Intestinul gros oprește contracțiile normale și se extinde, ceea ce duce uneori la peritonită. Uneori este necesară intervenția chirurgicală.
- Fisurile la nivelul pielii anusului sunt frecvente.
- Când intestinul gros este grav afectat de boala Crohn, sângerările rectale sunt frecvente. După mulți ani, riscul de cancer de colon (cancer al intestinului gros) este semnificativ crescut la persoanele cu boala Crohn. Aproximativ o treime dintre persoanele cu boala Crohn au leziuni în zona perianală, inclusiv fistule și fisuri în mucoasă.
Consecinte posibile
- Subnutriție, deoarece în timpul crizelor, pacienții tind să mănânce mai puțin din cauza durerii. În plus, capacitatea de a absorbi alimentele prin peretele intestinului este compromisă, în limbajul de specialitate vorbim de malabsorbție.
- Anemie prin lipsa de fier ( feripivă) datorită hemoragiilor sau a absorbției defectoase, cauzată de sângerări în tractul digestiv.
- Alte probleme de sănătate, cum ar fi artrita, afecțiunile pielii, inflamația ochilor, ulcerele bucale, calculii renali sau calculii biliari.
- Dureri anale și scaune cu mucozităti.
- Boala Crohn, când se află în faza „activă”, crește riscul avortului spontan la femeile gravide.
- Poate face dificilă creșterea fătului. Prin urmare, este important ca femeile care doresc să rămână însărcinate să-și controleze foarte bine boala cu tratamentul și să discute despre aceasta cu medicul lor.
Cum împiedicam agravarea și recidiva bolii Crohn?
Urmează tratamentul prescris fără abateri. Tratamentul, dacă este adecvat și bine urmat, poate reduce frecvența convulsiilor și preveni agravarea leziunilor.
Fumatul este interzis. Chiar și fumatul ușor crește intensitatea simptomelor, numărul recidivelor și numărul de intervenții chirurgicale asociate bolii.
Evită medicamentele antiinflamatoare fără prescripție medicală.
Alimente care pot agrava boala Crohn
Mai multe studii au analizat utilitatea diferitelor modificări ale dietei în prevenirea recidivei. Unele au testat efectul aportului redus de zaharuri rafinate și al creșterii omega-3. Alte studii au testat excluderea anumitor alimente.
Cu toate acestea, în unele cazuri, anumite alimente par să agraveze simptomele, dar aceste alimente variază de la persoană la persoană. Poate fi carne roșie, cereale (grâu sau porumb), produse lactate, anumite fructe sau legume etc. compoziția meselor și intensitatea simptomelor după fiecare masă. Unii medici sugerează excluderea alimentelor „declanșatoare” timp de 2 până la 4 săptămâni pentru a vedea dacă simptomele se ameliorează sau nu. Acest lucru se datorează faptului că reacțiile la alimente nu sunt neapărat imediate.
Tratamentul pentru boala Crohn
Nu există nici un remediu pentru boala Crohn. Scopul tratamentului este de a corecta deficiențele nutriționale și de a controla inflamația, ceea ce va ajuta la ameliorarea durerii, diareei și a altor simptome. În perioadele de remisie, tratamentul de întreținere este adesea necesar pentru a reduce frecvența recidivelor și pentru a limita progresia leziunilor. În majoritatea cazurilor, trebuie remarcat faptul că tratamentele actuale permit un bun control al bolii.
Deoarece boala progresează în apariția unor erupții intercalate cu perioade de remisii, este uneori dificil pentru medic să evalueze eficacitatea tratamentelor întreprinse. Pentru a judeca mai bine eficacitatea unui tratament, se recomandă, prin urmare, să ții un jurnal în care să notezi zilnic:
- numărul de scaune;
- starea scaunului (lichid sau solid);
- frecvența, durata și intensitatea (pe o scară de la 1 la 10, de exemplu) a durerilor abdominale sau a crampelor stomacale;
- calitatea apetitului;
- alimente care agravează simptomele;
- momentele zilei când simptomele sunt cele mai prezente;
- greutate (în fiecare săptămână).
Medicamente pentru boala Crohn
Antiinflamatoare
Acestea sunt tratamentele de primă linie prescrise pentru calmarea inflamației într-o criză. Alegerile medicamentului și calea de administrare a acestuia depind de intensitatea simptomelor și de localizarea lor în sistemul digestiv.
Aminosalicilații (sau salicilații), inclusiv sulfasalazina și mesalazina sau mesalamina (se administrează pe cale orală, rectală (supozitoare) sau prin clismă. Sunt folosite atât pentru a calma apariția puseelor, cât și pentru a menține remisia. Cele mai frecvente efecte secundare sunt greață, vărsături și cefalee.
Dacă aminosalicilații intestinali nu sunt suficienți pentru ameliorarea simptomelor, medicul sugerează antiinflamatoare mai puternice, precum corticosteroizii orali, care au un efect antiinflamator general. Corticosteroizii cel mai frecvent prescriși pentru boala Crohn sunt prednison și prednisolon. Acestea sunt utilizate de obicei timp de câteva săptămâni, până când se obține remisiunea. Doza este apoi redusă treptat. În unele cazuri în care boala este localizată și moderat activă, se poate oferi budesonidă, un corticosteroid care acționează local în tractul digestiv, prin urmare cu mai puține efecte secundare.
Cu toate acestea, corticosteroizii orali sistemici prezintă riscul unor efecte secundare mai marcate, care limitează utilizarea lor pe termen lung. Acestea includ creșterea în greutate, acneea, creșterea crescută a părului, tulburările de dispoziție și insomnia. Pe termen lung, corticosteroizii pot induce și osteoporoză.
Imunomodulatori și bioterapii
Imunomodulatorii (inclusiv imunosupresorii) acționează într-o manieră foarte direcționată asupra anumitor jucători din sistemul imunitar pentru a calma reacțiile inflamatorii. Aceste medicamente sunt utilizate în general pentru menținerea remisiunii după tratamentul „atac” cu aminosalicilați sau corticosteroizi. De asemenea, ajută la vindecarea fistulelor. Aceste medicamente pot provoca reacții adverse (greață, vărsături, diaree) și pot reduce rezistența la infecții dacă doza este ajustată incorect.
Agenții alfa anti-TNF, sunt medicamente mai noi care vizează factorul de necroză tumorală (TNF), o substanță implicată în inflamație. Aceste medicamente se utilizează la pacienții cu simptome moderate până la severe și la care alte medicamente sunt ineficiente sau provoacă prea multe reacții adverse. Pot fi folosite și ca tratamente de întreținere.
Alte medicamente
Antibioticele pot fi prescrise pentru agravarea bruscă a simptomelor cauzate de o infecție intestinală. Antibioticele pot trata, de asemenea, abcesele și rănile din zona anală.
În unele cazuri, antidiareicele pot ajuta la reducerea diareei. Psyllium sau metilceluloza fac posibilă în special reglarea tranzitului. Cu toate acestea, antidiareicele sau laxativele pot irita și tractul digestiv și pot provoca complicații grave la persoanele cu boli inflamatorii intestinale. Este imperativ să soliciți sfatul medicului înainte de a lua orice antidiareic, antispastic sau laxativ de orice fel.
Suplimentele de fier pe cale orală pot fi necesare pentru anemie.
Analgezicele ameliorează durerea abdominală ușoară. Favorizați acetaminofenul.
Intervenția chirurgicală
Chirurgia este uneori necesară, mai ales în caz de complicații (fistule, obstrucție completă a tractului digestiv sau ulcer perforat). Dacă o secțiune a tractului digestiv este prea deteriorată de inflamație, această secțiune poate fi îndepărtată prin intervenție chirurgicală și apoi cele două capete unite între ele. Prin urmare, chirurgia poate trata unele complicații, dar boala rămâne prezentă.
Alimente de evitat în timpul crizelor
În timpul crizelor. Pentru a atenua disconfortul, se recomandă reducerea consumului de fibre dietetice (produse de patiserie fabricate din făină integrală de grâu, mai multe fructe și legume crude sau necojite etc.). Reține că aceste alimente nu au în sine un efect nociv asupra tractului digestiv. Dar fibrele alimentare, prin creșterea volumului scaunelor, exercită presiune pe peretele inflamat al intestinelor, ceea ce la rândul său crește problemele digestive. Când criza dispare, aceste restricții nu mai sunt necesare.
Adresează-te medicului sau unui nutriționist pentru a afla mai multe despre tipul de alimente bine de utilizat în timpul crizelor.
Nutriția parenterală (Alimentația pe cale intravenoasă)
Deși acest lucru este rar, uneori un intestin excesiv de iritat nu mai poate absorbi nutrienții în mod corespunzător. Pentru a evita subnutriția, este posibilă injectarea de soluții nutritive intravenos (nutriție parenterală). Acestea sunt suplimente complexe de vitamine și minerale și preparate lichide bogate în calorii. Acest lucru ajută la prevenirea deficiențelor, în special în proteine, vitamine (A, acid folic, B12, C, D, E și K) și minerale (calciu, cupru, fier, magneziu, seleniu și zinc). Persoana poate relua o dietă normală de îndată ce simptomele se ameliorează.
Remedii naturale pentru boala Crohn
Din fericire, există remedii naturale care pot fi eficiente în reducerea simptomelor bolii Crohn. Iată câteva dintre acestea:
Absint (Artemisia absinthium)
În 2007, cercetătorii au evaluat efectele unui tratament adjuvant cu pelin praf, o plantă cu diferite proprietăți medicinale. Patruzeci de persoane cu boala Crohn au participat la acest studiu controlat cu placebo. Două grupuri de 20 de subiecți urmau să ia, timp de 10 săptămâni, fie preparatul pe bază de pelin, fie un placebo, la o rată de 3 capsule de două ori pe zi. Aceste tratamente au fost luate în asociere cu cortizon și medicamentele obișnuite pentru boală. După 8 săptămâni de tratament cu pelin, 13 din 20 de persoane au raportat o remisie aproape completă a simptomelor și niciunul din grupul placebo. În plus, 16 din 20 de persoane din grupul placebo au avut simptomele agravate atunci când doza lor de corticosteroizi a fost redusă, comparativ cu doar 2 din 20 din grupul SedaCrohn®. Deși acesta este un număr mic de pacienți și rezultatele vor trebui confirmate prin studii suplimentare, acest lucru sugerează că pelinul poate îmbunătăți eficacitatea cortizonului. În 2010, aceiași cercetători au arătat că pelinul ar putea funcționa prin scăderea nivelului de TNF-alfa, o substanță care agravează inflamația la persoanele cu boala Crohn.
Uleiuri de pește și omega-3
O revizuire sistematică publicată în 2005 a identificat 11 studii privind efectul uleiurilor de pește în ameliorarea simptomelor asociate cu inflamația tractului digestiv (boala Crohn și colita ulcerativă). În 2009, o revizuire sistematică a analizat utilitatea acizilor grași omega-3 în menținerea remisiunii la persoanele cu boala Crohn.
Probiotice
Probioticele sunt bacterii utile care ajută la refacerea florei bacteriene naturale din sistemul digestiv. Bacteria Lactobacillus acidophilus este un exemplu. Flora intestinală este adesea perturbată de inflamația cronică. Unele studii preliminare care combină tratamentul convențional și diferite probiotice au dat rezultate dezamăgitoare cu L. acidophilus. În schimb, o revizuire sistematică publicată în 2010 concluzionează că o altă tulpină de probiotic, Saccharomyces boulardii, pare a fi eficientă în reducerea diareei la persoanele cu boala Crohn.
Mușețel (Matricaria recutita)
Mușețelul este folosit de mult timp în preparatele medicinale pentru tulburările sistemului digestiv (cum ar fi diareea și ulcerele gastrice). Se recunoaște utilitatea sa în tratarea dispepsiei, umflăturilor, gazelor, inflamației și spasmelor gastrointestinale.
Pentru tulburările digestive, este utilizat intern sub formă de infuzie, extract lichid sau extract uscat.
Boswellia (Boswellia serrata)
Rășina Boswellia face parte din farmacopeea oficială din India și China. Medicina tradițională ayurvedică îi atribuie proprietăți antiinflamatorii utile pentru tratamentul inflamației tractului digestiv. În 2001, rezultatele unui studiu comparativ, dar fără un grup placebo, au indicat că boswellia (H15® la o rată de 1200 mg, de 3 ori pe zi) este la fel de eficientă, cu mai puține efecte secundare, ca mesalazina, una dintre cele convenționale medicamente utilizate pentru tratarea bolii Crohn.
Se administrează 300 mg până la 400 mg extract de rășină standardizat (37,5% acid boswellic) în capsulă sau tabletă, de 3 ori pe zi.
Regimul alimentar în boala Crohn
În Naturopatie se consideră că, din moment ce boala Crohn slăbește sistemul digestiv, tipul de alimente ingerate are un impact asupra stării de sănătate. Boala Crohn și colita interferează cu capacitatea organismului de a digera alimentele, de a absorbi substanțele nutritive și de a elimina deșeurile într-un mod sănătos. Când mâncăm și bem, alimentele trec prin sistemul gastrointestinal (GI), cunoscut și sub denumirea de sistem digestiv.
Cu boala Crohn, inflamația poate apărea oriunde în tractul gastro-intestinal. De obicei, poate apărea oriunde de la gură la anus, prevenind absorbția corectă a nutrienților din alimentele pe care le-ai consumat. În cazul colitei, inflamația se limitează de obicei la colon, variind de la întregul colon la boala limitată a rectului și a anusului. Rolul colonului este de a absorbi apa din alimentele pe care le-ați digerat, dar când colonul este inflamat, scaunul care trece prin anus rămâne apos, provocând diaree.
IBD este o boală cronică, deci poate deveni activă, o perioadă numită „focar” sau poate fi inactivă, perioadă numită „remisie”. Dieta dvs. în timpul unei recidive poate fi diferită de dieta dvs. în timpul unei remisiuni. Anumite alegeri de carne, grăsimi, zaharuri și alimente procesate tipice dietei occidentale sunt asociate cu un risc crescut de a dezvolta IBD. Prin urmare, se recomandă să acorzi atenție alimentelor și băuturilor care par să agraveze simptomele și chiar să le excluzi. Acest proces necesită ajutorul unui medic naturist sau al unui dietetician.
Nu există o formulă specifică pentru persoanele cu IBD, dar există mai multe diete pe care oamenii le pot încerca să găsească pe cele potrivite pentru ei.
La copii, două opțiuni alimentare sunt sugerate în studiile controlate randomizate: hrănirea enterală exclusivă și dieta de excludere pentru boala Crohn. Pentru alte diete, studiile arată că simptomele pacienților se îmbunătățesc, dar nu există dovezi că acestea reduc inflamația sau ulcerația peretelui intestinal. Cel mai adesea recomandat este consumul de alimente întregi și restricționarea alimentelor procesate, cu unele variații.
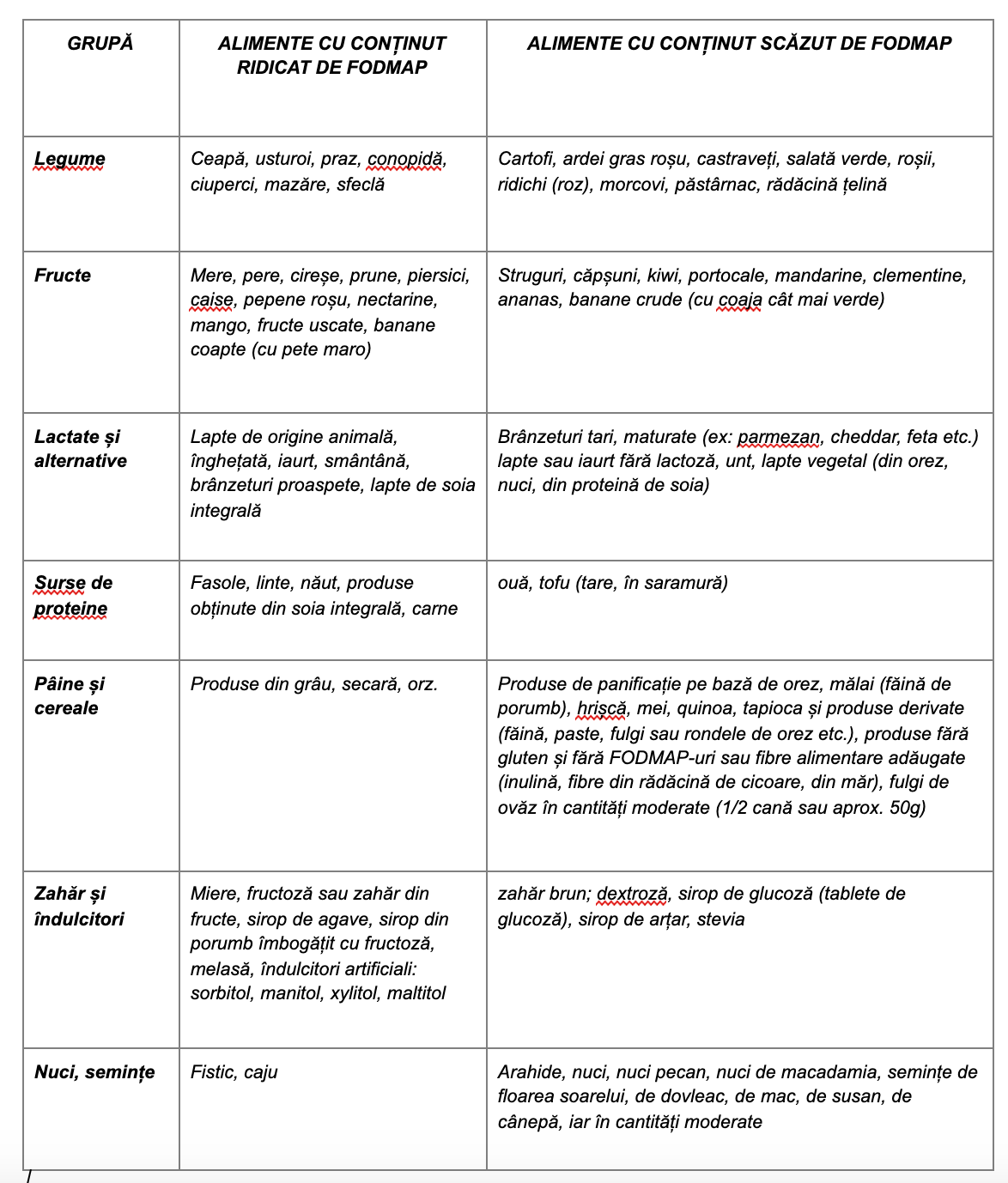
Dieta săracă în FODMAP
FODMAP este un acronim pentru diferiți carbohidrați și alcooli zaharoși găsiți în alimentele care fermentează în organism.
Acronimul FODMAP provine de la F=fermentabil, O=oligozaharide, D=dizaharide, M=monozaharide, P=Polioli , cunoscute și sub numele de carbohidrați.
Dieta săracă în FODMAP este binecunoscută pentru că ajută la diminuarea simptomelor IBD și a sindromului intestinului iritabil (IBS). Alimentele care conțin FODMAP pot declanșa simptome precum gaze, balonare, diaree și dureri abdominale la unele persoane. Studiile sugerează că urmarea unei diete sărace în FODMAP poate fi utilă în gestionarea simptomelor diareei în unele cazuri.
Unele FODMAP sunt alimente atractive pentru bacterii. Dacă organismul nu poate digera acești carbohidrați în intestinul subțire, bacteriile din intestin îi fermentează atunci când intră în intestinul gros și generează gaze. Cheia acestei diete este să mănânci mai puține alimente care fermentează în intestin. Procesul de fermentare face ca gazul să se acumuleze, provocând disconfort.
Dieta constă în eliminarea FODMAP-urilor timp de 6 până la 12 săptămâni pentru a vedea dacă simptomele se ameliorează. Dacă nu se schimbă în acest timp, este posibil ca această dietă să nu funcționeze pentrutine. După perioada de eliminare, reintrodu încet FODMAP-urile pe rând pentru a ajuta la identificarea declanșatorului.
ALEGE ALIMENTE BOGATE ÎN NUTRIENȚI!
Dacă mănânci foarte puțin, cel mai bine este să te asiguri că fiecare înghititură contează. Mânâncă mese ușoare, frecvente, alcătuite din fructe și legume dense în nutrienți, în special legume cu frunze, care ajută la reglarea bacteriilor din intestin și limitați zaharurile rafinate, dulciurile și alimentele procesate. Fructele și legumele sunt surse de fibre, vitamine și minerale.
Mintea și intestinul
Expresia „a avea fluturi în stomac” este adesea folosită fără să se gândească prea mult. Cu toate acestea, nu este o coincidență faptul că este folosit pentru a descrie un sentiment de excitare sau anxietate în stomac. După cum explică Dr. C. Souellis, intestinul este denumit în mod obișnuit „al doilea creier” deoarece conține milioane de neuroni.
„Stresul este foarte des difuzat prin sistemul intestinal. Acest lucru poate afecta eliminarea, poate provoca reflux sau chiar poate provoca vărsături și o strângere a tractului gastro-intestinal superior.
O persoană nu trebuie să aibă boala Crohn, colită sau sindromul intestinului iritabil (IBS) pentru a simți impactul „al doilea creier”. Gândiți-vă la un eveniment în care ați fost programat să susțineți o prezentare importantă, să treceți un examen critic sau să fiți intervievat pentru o poziție la nivel înalt. Emoțiile afectează foarte mult modul în care intestinul nostru interacționează cu mintea noastră și, într-un fel, cei doi comunică regulat.
Eliminați stresul, rămâneți vigilenți, evitați vindecările miraculoase, adoptați o igienă excelentă de viața și găsiți un medic care să vă urmărească îndeaproape. Astăzi această boală poate fi ținuta sub control și deci, puteți beneficia de o bună calitate a vieții.”
Articol scris de Liliana Cernat, Naturopat ND, Montreal, Canada
Cine sunt eu?
Nu sunt nici medic, nici vraci, sunt un om cu care se poate vorbi despre orice . Pasionată de natură, arte marțiale, de medicină chineză și cea ayurvedică , practici vechi de peste 5000 de ani și pe care de altfel le aplic în cabinetul meu din Montréal. Am pornit de la un vis și m-am ținut de el, acela de a-mi vedea mama eliberată de dependenta medicamentelor de sinteză chimică. Am reușit!
În prezent ajut sute de persoane să lupte împotriva afecțiunilor de care suferă cu ajutorul remediilor puse la dispoziție de natură.
Cuvântul „Naturopatie” înseamnă boală studiată în funcție de Natură , deci vindecarea prin plante si cu igienă alimentară, fiindcă medicina viitorului, categoric va fi cea profilactica, preventivă. Găsim undeva un exemplu mai perfect decât Natura?
Ființa umană este un tot inseparabil de materie, energie si spirit!
Mă poți găsi pe: Facebook sau LinkedIn












